Pracovná skupina pre arytmie a kardiostimuláciu
Slovenskej kardiologickej spoločnosti
III. Slovenské arytmologické a kardiostimulačné
dni
Stará Lesná
25. – 27. 2. 1999
Vybrané súhrny
1
NAŠE SKÚSENOSTI S PREDSIEŇOVOU KARDIOSTIMULÁCIOU
Hochmuthová I, Kaliská G, Kovář F.
Kardiostimulačné centrum, Rooseveltova nemocnica Banská Bystrica
Autori podávajú správu o predsieňovej kardiostimulácii za roky 1992 – 1998. V
tomto období bol predsieňový kardiostimulátor implantovaný 32 pacientom, z toho 10
bolo rate responzívnych. Pacienti boli sledovaní od 3 do 72 mesiacov. Sledovali sme EKG,
stimulačný prah predsieňovej elektródy, zmeny AV prevodu, technické a infekčné
komplikácie, vznik predsieňových tachyarytmií a potrebu zmeny stimulačného systému,
podľa potreby bol použitý Holter a echoEKG.
Výsledky: Wenkebachov bod sa znížil pod 110/min alebo sa manifestoval
AV blok II – III. st. u dvoch pacientov, stav bol riešený rozšírením stimulačného
systému na DDD. U dvoch pacientov bol pre perzistujúcu fibriláciu predsiení zmenený
stimulačný systém na VVI. Technické problémy pri implantácii predsieňovej
elektródy boli u jedného pacienta. Jeden pacient mal infekciu kapsy riešenú
konzervatívne.
Záver: Predsieňová stimulácia je bezpečná pri indikácii sick sinus
syndrome bradykardická forma bez poruchy AV prevodu, to je potrebné vylúčiť pred
implantáciou vyšetrením WB. U 6,3 % našich pacientov bolo potrebné pre neskorší
vznik poruchy AV prevodu rozšíriť stimulačný systém na DDD.
2
FYZIOLOGICKÁ STIMULÁCIA V REŽIME AAIR U DETÍ S IZOLOVANOU
DYSFUNKCIOU SA UZLA
Balážova E, Milovský V, Martanovič P, Valentíková M.
DKC DFNsP, Bratislava, SPAM Bratislava
Izolovaná dysfunkcia SA uzla je u detí zriedkavá. Z nášho súboru 65 detí,
ktorým bol implantovaný kardiostimulátor v rokoch 1993 – 1998, sa vyskytuje len u
troch.
Všetci traja pacienti sú po kardiochirurgickej operácii: dvaja pre vrodenú vývojovú
chybu srdca, pacient č. l – nekorigovaná transpozícia veľkých ciev po Senningovej
operácii, pacientka č. 2 –dextrokardia a subaortálna membrána po resekcii
subvalvárnej stenózy, pacient č. 3 – je po operácii pre perinatálne
diagnostikovaný pravokomorový rhabdomyóm s následným vývojom tuberóznej sklerózy a
mentálnej retardácie. V čase implantácie mali pacienti 11, 9 a 9 rokov, priemer 9,22
roka. Subjektívne obtiaže pacientov neboli výrazné. Objektívne všetci traja pacienti
neprospievali psychomotoricky, boli astenického habitu.
U všetkých pacientov sme urobili dlhý záznam natívneho EKG, testovanie vegetatívneho
nervového systému, atropínový test, záťažový test, 24-hodinové Holterovo
monitorovanie EKG, ezofágovú stimuláciu. Na pokojovom EKG bol u pacientov obraz
sínusovej bradykardie až junkčného rytmu. U všetkých troch pacientov bola
bradykardia výraznejšia počas nočnej vagotónie s asystolickými pauzami dlhšími ako
tri sekundy. Atropínový test frekvenciu srdca signifikantne nezvýšil. Záťažový
test potvrdil zníženú toleranciu na telesné zaťaženie, počas záťaže sa objavili
u pacientov č.1 a 2 komorové extrasystoly. Ezofágovou stimuláciou sme zistili
predĺžený zotavovací čas sinoatriálneho uzla. Prevodová funkcia AV uzla bola v
norme, Wenkebachov bod až pri frekvencii 160 /180 za minútu.
Na základe týchto vyšetrení boli pacienti indikovaní na implantáciu
kardiostimulátora pracujúceho v režime AAIR (stimulátor Thera SR, bipolárna
elektróda Capsurefix 4068 s aktívnou fixáciou). Vzhľadom na vek pacientov sme zvolili
endovenóznu cestu zavedenia elektród. Pacient č. 3 mal v skorom poimplantačnom období
dislokáciu elektródy, ktorá sa musela následne reimplantovať.
3
PROFITUJÚ AJ GERIATRICKÍ PACIENTI Z PREDSIEŇOVEJ STIMULÁCIE?
Ťažký V,* Milovský V,** Kňazeje M.
I.interná klinika FNsP L. Dérera, * Detské kardiocentrum, Bratislava, ** I. interná
klinika MFN Martin
Význam predsieňového príspevku pre hemodynamiku je najvýraznejší najmä pri
kľudovej frekvencii srdca a u pacientov s nižšou EF. Do tejto skupiny spadá i mnoho
pacientov geriatrického veku (nad 65 rokov) indikovaných na trvalú kardiostimuláciu
pre sick sinus syndrome (SSS). Zachovanie synchronizácie predsiení a komôr je
základným predpokladom fyziologickej stimulácie (AAI®,DDD®,VDD). Pri SSS bez poruchy
AV prevodu je predsieňová stimulácia AAI® optimálnym stimulačným režimom,
výhodnejšímako DDD®.
V rokoch 1996 – 1998 sme implantovali stimulačný režim AAI® u 27 geriatrických
pacientov, 10 mužov a 17 žien s priemerným vekom 74,55 (65 – 85 rokov). Implantovali
sme 15 AAI a 12 AAI®. Obdobie sledovania bolo 1 až 32 mesiacov. SSS bol u všetkých
pacientov sekundárny pri ICHS. U žiadneho indikovaného pacienta nebola anamnéza
paroxyzmálnej fibrilácie predsiení. Všetky stimulačné elektródy sme implantovali
punkčnou technikou cez v. subcl. l. dx. bez chirurgickej asistencie. Použili sme 18
aktívnych a 13 pasívnych stimulačných elektród a osem typov PM. Prevodovú kapacitu
AV uzla sme pred implantáciou kardiostimulátora vyšetrili u 10 pacientov
transezofágovou stimuláciou a u ostatných po implantácii predsieňovej stimulačnej
elektródy. Za vyhovujúci sme pokladali WB < 500 ms. Pri vyšších hodnotách sme
pokračovali implantáciou komorovej stimulačnej elektródy a DDD®PM. Akútny
stimulačný prah pasívnych elektród bol 0,76/0,5 ms, amplitúda P 2,11 mV, aktívnych
stimulačných elektród 1,11/0,5 ms, amplitúda P 1,43 mV, merané 15 minút po fixácii.
Fluoroskopický čas implantácie pasívnych elektród bol 1,44 minút (l,l – 2,0),
aktívnych elektród 1,31 minút (0,9 – 1,7).
Dlhodobo sme sledovali stimulačný prah, amplitúdu P, WB. Nárast WB > 500 ms sme
zaznamenali u 3 pacientov (AAI).
Komplikácie: Zaznamenali sme jednu fraktúru elektródy, tri včasné
dislokácie a jednu neskorú dislokáciu elektródy (16,1 %). Všetci pacienti
prežívajú a nebola nutná zmena stimulačného režimu pre vývoj poruchy AV prevodu
alebo AF resp. AFL.
Záver: Správne indikovaný stimulačný režim AAI® je aj u
geriatrických pacientov spoľahlivý, fyziologický a ekonomicky najvýhodnejší režim.
Považujeme za nevhodné indikovať nefyziologický VVI® stimulačný režim pre SSS bez
poruchy AV prevodu len z dôvodu geriatrického veku.
4
DDD KARDIOSTIMULÁCIA SO SINGLE PASS ELEKTRÓDOU S POUŽITÍM OLBI SYSTÉMU
Kollár J, Kerný J, Červeň J, Halaša M, Fučela I, Mokáň M.
I.interná klinika a chirurgická klinika MFN Martin
V priebehu posledného desaťročia možno sledovať úspešné snahy zabezpečiť
single-pass elektródou dvojdutinovú kardiostimuláciu DDD. Zdá sa, že významným
krokom vpred je použitie OLBI systému na stimuláciu pravej predsiene. Z opakovaných
prác sú výsledky hovoriace o signifikantnom znížení prahu v pravej predsieni pomocou
OLBI systému v porovnaní s klasickou stimuláciou unipolárnou alebo bipolárnou, kde sa
prahy podráždenia dosahujú v hodnotách 5 až 7 V. Počas roku 1998 sme v
Kardiostimulačnom centre MFN Martin implantovali 20 kardiostimulátorov Eikos SLD, u
ktorých možno využiť spomínaný OLBI systém. U 7 pacientov sme použili stimulačnú
elektródu SL s 13 cm odstupom od hrotu elektródy a u 13 pacientov stimulačnú
elektródu SL s 13 cm odstupom. V súbore je 12 mužov a 8 žien priemerného veku 70,4
roka. 16 pacientov malo diagnózu A-V blok III. stupňa a 4 pacienti A-V blok II. stupňa.
Metóda: Pacientom bol vyšetrovaný prah podráždenia pravej predsiene
v ľahu na chrbte, v sede a v stoji po troch dňoch, po prvom mesiaci a po 3. a 6. mesiaci
od dňa implantácie. Šírka stimulačného impulzu bola štandardne 0,5 ms.
Výsledky: Podľa predbežných výsledkov je priemerná hodnota prahu
podráždenia v pravej predsieni po troch dňoch 2,81 V, po prvom mesiaci 2,75 V, po troch
mesiacoch 2,85 V a po 6 mesiacoch 2,62 V.
Záver: Ako ukazujú výsledky v súbore našich pacientov, stimuláciou
OLBI systémom možno dosiahnuť nižšie hodnotyprahu podráždenia pravej predsiene ako
pri unipolárnej, či bipolárnej stimulácii.
5
STREDNODOBÉ KLINICKÉ SLEDOVANIE PACIENTOV S JEDNOELEKTRÓDOVÝM VDD
KARDIOSTIMULAČNÝM SYSTÉMOM
Urban L, Margitfalvi P, Lukáč P, Zajacová H, Hatala R.
Oddelenie porúch rytmu, SÚSCHBratislava
V období jún 1997 – december 1998 sme na našom pracovisku implantovali VDD
kardiostimulačný systém s bipolárnymi „single-pass” elektródami u 77; pacientov
(priemerný vek 64 ± 15 rokov, 43 mužov, 34 žien). Indikácie na implantáciu KS a
klinická symptomatológia v sledovanom súbore boli nasledovné:

Pre zachovanie fyziologickej stimulácie je dôležitým parametrom spoľahlivosť
atriálneho snímania. Telemetricky stanovené parametre boli nasledovné: prvý deň po
implantácii bola minimálna amplitúda vlny P 0,82 mV, priemerná amplitúda vlny P 1,19
± 0,98 mV, variabilita amplitúdy vlny P definovaná ako rozdiel medzi minimálnou a
maximálnou amplitúdou v časovom intervale 10 sekúnd bola 1,11 ± 0,92 mV, pričom v
priebehu nedošlo k signifikantnej zmene ani jedného parametra. Postimplantačne bolo
kompletne závislých na kardiostimulácii 21,88 % pacientov v prvom mesiaci už 25 %
pacientov. Priemerná doba sledovania pacientov bola 10,1 mesiaca (2 – 19). V tomto
období bolo u 5 pacientov nevyhnutné pristúpiť k reimplantácii st. systému s
aktívnou komorovou fixáciou (u dvoch pre skorú a u dvoch pre neskorú dislokáciu
stimulačnej elektródy a u jedného pacienta pre dekubit nad telesom kardiostimulátora).
Endless-loop tachykardia sa vyskytla u dvoch pacientov, komorový oversening u dvoch
pacientov a kombinovaný komorový oversensing a undersensing u jedného pacienta, u
ktorého bol reimplantovaný KS DDDR. U troch pacientov došlo v súvislosti s
implantovaným kardiostimulačným systémom k vývoju septického stavu na podklade
bakteriálnej endokarditídy, ktorá si vyžiadala extrakciu elektródy. Dvaja pacienti
exitovali na neskoré septické komplikácie,jedna pacientka exitovala náhle.
Klinický dopad:
- U 11 % pacientov bola potrebná cielená reprogramácia KS do režimu VVIR v dôsledku
permanentnej predsieňovej tachyarytmie, intolerancie VDD stimulácie pre permanentnú
sin. tachykardiu resp. pre úplnú stratu atriálneho snímania.
- U pacienta so sínusovou atriálnou aktivitou zaručuje VDD KS so single-lead
elektródou spolu atriálne snímanie v 89 %.
- Adekvátne atriálne snímanie však nie je jediným parametrom, ktorý v strednodobom
sledovaní rozhoduje o zachovaní AV synchronizácie. V sledovanom súbore bolo
dosiahnuté priemerné percento AV synchronizácie 76 %. K strate AV synchronizácie
došlo z nasledovných dôvodov:
- inkompletná strata atriálneho snímania s automatickým prechodom KS do režimu WI
- poklesom vlastnej sínusovej frekvencie pod nastavenú minimálnu stimulačnú
frekvenciu
6
NAŠE POZNATKY S JEDNOELEKTRÓDOVOU DVOJDUTINOVOU VDD STIMULÁCIOUU 173 PACIENTOV
Bodnár J, Pella J, Čižmárik P, Javorská B, Vajó J, Stebnický M, Brandebur O,
Šimon R, Garcar P.
III. interná klinika a II. chirurgická klinika FN L. Pasteura, Košice
U 173 starších pacientov s AV blokom II. alebo III. stupňa boli implantované
fraktálne irídiom potiahnuté tzv. „single pass lead” elektródy SL 60 UP,BP
(BIOTRONIR) a kardiostimulátory DROMOS O3, SL alebo DROMOS SL M7 a EIROS SLD(BIOTRONIK).
Zistilo sa, že s fraktálnou irídiom poťahovanou „single pass” elektródou je
snímanie P vĺn spoľahlivé a stabilné. Tabuľka priemernej hodnoty predsieňovej
amplitúdy pri rôznych polohách medzi VDD a DDD stimulačným systémom:
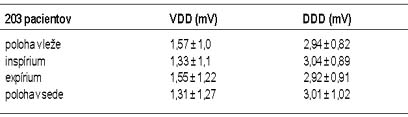
Toto podporuje použitie VDD jednoelektródových dvojdutinových stimulačných
systémov ako základný terapeutický prostriedok, ktorého spoľahlivosť je
porovnateľná s konvenčným dvojelektródovým, dvojdutinovým stimulačným systémom.
7
PRAKTICKÝ PRÍSTUP K PACIENTOM S AICD
(Od implantácie po ambulantnú prax)
Rakický P, Kaliská G, Szentiványi M, Kovář F.
Kardiologické a interné A oddelenie, Nemocnica F.D. Roosevelta, Banská Bystrica
V posledných rokoch pribúda počet pacientov s implantovaným AICD, s ktorými sa v
dennej praktickej činnosti stretávajú kardiológovia a internisti mimo implantačných
centier. Práca sleduje a opisuje komplexný prístup k pacientovi od indikácie k
implantácii, cez predoperačnú prípravu, implantáciu, postoperačné obdobie, až po
prepustenie z nemocničného zariadenia a ambulantné sledovanie pacienta s AICD v našom
implantačnom centre.
Metodika: V práci sa opierame o poznatky získané 36 mesačnou praxou
pri implantáciách AICD ako aj ďalším nemocničným a ambulantným sledovaním
pacientov nositeľov AICD. Práca vysvetľuje potrebu sledovania technických parametrov
AICD, ako aj v skratke približujezákladné poznatky z programovania a hodnotenia
činnosti AICD.
Cieľ práce: Oboznámiť odbornú verejnosť so špecifikami vedenia –
sledovania pacienta s AICD v implantačnom centre.
8
KORONAROGRAFICKÉ NÁLEZY U PACIENTOV S IMPLANTOVANÝM KARDIOVERTEROM –
DEFIBRILÁTOROM (AICD)
Kurray P, Kaliská G, Rakický P, KovařF, Mečiar P.
Kardiologické oddelenie Kardiocentra NsP F. D. Roosevelta Banská Bystrica
Úloha koronárnej revaskularizácie u pacientov s indikáciou AICD je napriek
viacerým publikovaným štúdiám nevyjasnená, hoci v uznaných guidelines je
odporúčaná revaskularizácia ako prioritná a až po opätovnom overení inducibility
komorovej tachykardie alebo komorovej fibrilácie je indikovaná implantácia AICD.
Metodika: Vzhľadom k publikovaným pochybnostiam a kontroverzným
názorom sme sa pokúsili na súbore našich pacientov s implantovaným AICD o
retrospektívnu analýzu koronarografických nálezov a úspešnosti revaskularizácie
(pokiaľ bola urobená) na arytmogénny substrát.
Výsledky: Analyzovaných bolo 23 pacientov (z toho 4 ženy) s
priemerným vekom 54,2 roka (42 – 70 rokov) s implantovaným AICD v rokoch 1994 –
1998, ktorí boli pred implantáciou koronarografovaní. Priemerná ejekčná frakcia u
týchto pacientov bola 41 % (15 – 70 %), najčastejším prítomným rizikovým faktorom
bola arteriálna hypertenzia u 56,5 % pacientov a dyslipoproteinémia u 47,8 % pacientov.
Indikáciou na implantáciu AICD bola pretrvávajúca komorová tachykardia, rezistentná
na medikamentóznu liečbu u 20 pacientov (87 %), u ostatných to bola primárna
fibrilácia komôr. Predpokladaný arytmogénny podklad bol u 19 pacientov ischemická
choroba srdca (82,6 %), u 3 pacientov dilatačná kardiomyopatia (13 %) a u jedného
pacienta hypertrofická kardiomyopatia (4,4 %). Z 19 pacientov s ICHS bolo 13 (68,4 %) po
IM (12 po Q) a z nich 7 s aneuryzmatickým hojením.
Koronarografické nálezy: Všetci pacienti s kardiomyopatiou mali
normálny nález, 3 pacienti s ICHS už boli po CABG bez nových zmien, 3 mali jednocievne
postihnutie, 3 pacienti dvojcievne a 10 pacientov trojcievne postihnutie. Signifikantné
stenózy (nad 70 %) ale mali len pacienti s trojcievnym ochorením, a jeden pacient s
dvojcievnyn ochorením. Revaskularizácia bola možná len u 3 pacientov (všetci ostatní
mali anatomicky neriešiteľný nález). Pacienti po revaskularizácii už nemali AICD
detekovanú komorovú tachykardiu alebo fibriláciu.
Závery: Z našich skúseností vyplýva, že arytmogénnym substrátom
okrem aneuryzmy po IM a difúznej ischémie ľavej komory vedúcej k dilatácii.
Ovplyvniť ho môžu aj lokalizované – riešiteľné stenózy koronárneho riečiska.
Súčasne musíme konštatovať, že časť pacientov (5) s ICHS malo indukovateľnú
komorovú tachykardiu/fibriláciu bez koronarograficky významného podkladu.
Revaskularizácia myokardu môže priaznivo ovplyvniť arytmogénny substrát, a preto
pokiaľ je možná, mala by byť prioritná.
9
VÝZNAM ANALÝZY IMPULZU PRO ROZPOZNÁNÍ PORUCHY ELEKTRODOVÉHO SYSTÉMU
IMPLANTABILNÍHO KARDIOVERTERU-DEFIBRILÁTORU
Bytešník J, Vančura V, Lánska V, Volík P, Malina L.
Institut klinické a experimentální mediciny , Praha, Biotronik Praha
Diagnostika poruch defibrilační elektrody systému implantabilního
kardioverteru-defibrilátoru (ICD) zůstáva dosud velkým problémem. V této
experimentální studii jsme ověřovali možnost zpresnit rozpoznání poruch
elektrodového systemu analyzou parametrů impulzoskopickeho záznamu defibrilačního
výboje.
Metodika: V 9 experimentech na miniprasatech v celkové anestezii bylo
pomocí osciloskopu Tektronics THS 710 provedeno 36 registrací testovacího výboje o
energii 1,1 Ja 54 registrací defibrilačního výboje 30 J, aplikovaného elektrodou
Biotronik SL-ICD a generátorem impulsů Biotronik ESA 400, či implantovaným ICD
Biotronik Phylax 06. Bylo posuzováno počáteční napětí fáze 1 (SVP1) a fáze 2
(SVP2), konečně napětí fáze 1 (EVP1) a fáze 2 (EVP2), celkové trvání
defibrilačního výboje (t sum) a impedance elektrody (Z) pri defibrilačním výboji po
implantaci elektrody (průměr ze 2 kontrolních měření) a po modelovani elektrodové
poruchy včetně fraktury elektrody s fragmenty ponechanými v kontaktu.
Výsledky:Impulsoskopická analyza defibrilacnich vyboju 30 J:
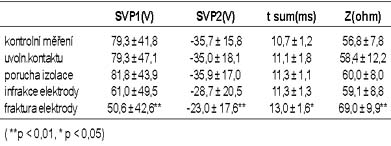
Hodnoty EVP1 a EVP2 při výboji 30 J a parametry impulzoskopických záznamů při
výboji 1,1 J při poruše defibrilační elektrody ukazovaly statisticky nevýznamné
rozdíly proti kontrolnímu měření.
Závěr: Tato experimentální studie ukázala významné snížení
počátečního napětí první i druhé fáze defibrilačního výboje pri frakture
elektrody, kdy oba fragmenty zůstávají v kontaktu. Citlivost tohoto ukazatele
srovnatelná s významnou změnou impedance defibrilační elektrody.
10
VPLYV MEDIKAMENTOV NA DEFIBRILAČNÝ PRAH U PACIENTOV S IMPLANTOVANÝM
KARDIOVERTER – DEFIBRILÁTOROM
Melicherčík J.
Deutsches Herzzentrum Baden, Lahr, Nemecko
Napriek nepopierateľnej prevahe nefarmakologickej terapie implantovateľnými
kardioverter-defibrilátormi oproti antiarytmickej liečbe u pacientov so zvýšeným
rizikom náhlej kardiálnej smrti, taktika liečby u týchto pacientov by nemala byť
vedená v zmysle: „buď – alebo”. Naopak, prax a retrospektívne štúdie ukazujú,
že v budúcnosti by sme sa mali ďaleko viac koncentrovať na kombináciu antiarytmickej
a ICD terapie u ohrozených pacientov. Prednosťou takého prístupu jepredovšetkým v
zabránení nepotrebných defibrilačných výbojov, ktoré pacientov značne psychicky a
fyzicky zaťažujú. Antiarytmická liečba je často indikovaná u pacientov s
implantovateľnými kardioverter-defibrilátormi aj pre prítomnosť „menej
závažných”, ale zato symptomatických supraventrikulárnych a ventrikulárnych
arytmií. Dlhodobá antiarytmickáliečba môže priaznivo alebo nepriaznivo ovplyvniť
funkciu implantovateľného defibrilátora. Predmetom prednášky je jednak interakcia
medzi funkciou implantovateľného kardioverter-defibrilátora a účinkom antiarytmika,
ako i vplyv jednotlivýchantiarytmíkna defibrilačný prah u pacientov s implantovaným
kardioverter-defibrilátorom.
11
OSUD PACIENTOV PO RÁDIOFREKVENČNEJ KATÉTROVEJ ABLÁCII POINFARKTOVÝCH
KOMOROVÝCH TACHYKARDIÍ
Behulová R, Furniss S, Bourke J.
Freeman Hospital, Newcastle uponTyne,UK
Akútny ako aj dlhodobý výsledok bol analyzovaný u 64 pacientov (8 žien vek 83 ±
8,9, EF 15– 60) s poinfarktovými komorovými tachykardiami (post-IM KT) u ktorých bola
v roku 1992 – 1998 robená rádiofrekvenčná katétrová ablácia (RFA). Priemerná
doba sledovania bola 545 ± 438 dní. U 54 pacientov boli použité konvenčné mapovacie
postupy a u 10 bola RFA robená počas SR.
Definície: Akútne úspešná RFA: eliminácia všetkých
dokumentovaných KT alebo indukovateľnbosť „neklinických” KT agresívnejšou
stimuláciou. Dlhodobý úspech: žiadna KT alebo náhla srdcová smrť počas sledovania.
Výsledky: RFA bola akútne úspešná u 48 (75 %) pacientov (skupina A)
a neúspešná u 16 (25 %) pacientov (skupina B). Skupiny sa nelíšili pohlavím, vekom,
počtom morfológií KT, EF ani medikáciou. Dlhodobá úspešnosť komplexnej liečby KT
bola 80 %.
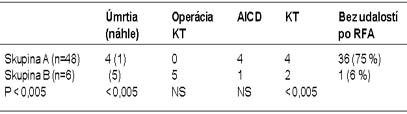
Záver:1. Akútna úspešnosť porovnateľná s doteraz publikovanými
výsledkami. 2. Po úspešnej FRA je nízka úmrtnosť ako aj počet rekurencií. 3.
Pacienti po akútne neúspešnej RFA musia byť liečení chirurgicky albo implantáciou
AICD.
12
METÓDA A INDIKÁCIE TRANSEZOFAGEÁLNEJ STIMULÁCIE PREDSIENÍ V DIAGNOSTIKE A
LIEČBE DYSRYTMIÍ
Stančák B, Komanová E, Mišíková S, Palka J.
III. interná klinika, FNL. Pasteura, Košice
Transezofageálna stimulácia predsiení (TESP) sa pre svoju jednoduchosť a
diagnostickú výťažnosť stále väčšmi využíva v diagnostike a liečbe porúch
srdcového rytmu. V práci sa zaoberáme metodickými a indikačnými aspektmi TESP.
Stimulačný protokol elektrofyziologického vyšetrenia zahŕňa určenie zotavovacej
doby sinoatriálneho uzla a jej korekciu na základnú frekvenciu. Pomocou programovanej
stimulácie so skracujúcim sa väzbovým intervalom sa vyšetrujú refraktérne periódy
predsiení a atrioventrikulárneho uzla. Postupne so zrýchľujúcou stimuláciou sa v
dobrej zhode s invazívnou technikou zisťuje frekvencia, pri ktorej sa stráca AV prevod
1:1. Epizódami rýchlej stimulácie predsiení o frekvencii 200 až 600/min v trvaní 10
s zisťujeme stupeň predsieňovej vulnerability.
Navrhované indikácie pri palpitáciách, synkopách, poruchách atrioventrikulárneho
prevodu, tachykardiách so štíhlymi a širokými QRS a pri W–P–W syndróme sú
rozdelené do dvoch kategórii – na indikované a relatívne indikované. TESP má
oproti invazívnemu EFV nevýhodu v tom, že neumožňuje súčasnú registráciu
intrakavitárnych potenciálov z viacerých srdcových oddielov a Hisovho zväzku a
neumožňuje stimuláciu komôr. Napriek tomu dokáže pri mnohých dysrytmiách
poskytnúť dostatok informácii a tým vylúčiť potrebu invazívneho vyšetrenia,
prípadne pomôcť pri voľbe správnej taktiky invazívneho postupu včítane ablácie
tachykardie. Hlavnou prednosťou TESP je jej ekonomická výhodnosť, ambulantná
realizácia a vylúčenie radiačnej záťaže pacienta i vyšetrujúceho personálu.
13
VÝZNAM TRANSEZOFAGEÁNEHO ELEKTROFYZIOLOGICKÉHO VYŠETRENIA U PACIENTOV SO
SUPRAVETRIKULÁRNYMI DYSRYTMIAMI
Babušík J, Semetko J, Hasilla J, Daniška J,
I. interné oddelenie, KNsP Nitra
Úvod: Cieľ našej práce je poukázať na význam
transezofageálneho elektrofyziologického vyšetrenia (TEFV) ako na vhodnú neinvazívnu
a ľahko opakovateľnú vyšetrovaciu metodiku so zreteľom na porovnanie výsledkov
získaných priinvazívnomelektrofyziologickomvyšetreníu pacientov s indukovanými
supraventrikulárnymi tachykardiami.
Súbor: Analyzujeme 136 TEFV vyšetrení zrealizovaných u 130 pacientov
(76 žien, celkový priemerný vek 45,7 roka) zaposledný rok. TEFV bolo indikované z
nasledujúcich dôvodov:
- Posúdenie zotavovacích časov sínusového uzla a určeniekapacity AV prevodu.
- Palpitácie nejasnej etiológie.
- Dokumentovaná supraventrikulárna tachykardia (SVT) pričom podľa povrchového EKG
záznamu nie je možné určiť jej mechanizmus.
- WPW obraz na povrchovom EKG zázname.
- Terminácia flutteru predsiení.
Výsledky:
- U 38 pacientov s postihnutím prevodového systému sme zistili 11krát patologické
hodnoty zotavovacích časov sínusového uzla, 10krát zníženú kapacitu AV prevodu a
4krát patologické sekundárne pauzy, uvedené výsledky sme zohľadnili hlavne pri
voľbe stimulačného režimu u pacientov indikovaných na trvalú kardiostimuláciu.
- U 33 pacientov s palpitáciami, u 10 (30,3 %) sme indukovali pretrvávajúcu SVT (AVNRT
4krát, ortodrómna AVRT pri skrytej akcesórnej dráhe3krát,flutter predsiení 2kráta
fibrilácia predsiení 1krát.
- 21 pacientov s dokumentovanou SVT na povrchovom EKG sme indukovali pretrvávajúcu SVT u
16 pacientov; AVNRT 11krát, ortodrómnu AVRT pri skrytej akcesórnej dráhe 4krát,
flutter predsiení raz, raz sme vyslovili podozrenie na automatickú atriálnu tachykardiu
(AAT), 1krát bola prítomná neprimeraná sínusová tachykardia.
- U 13 pacientov s WPW obrazom (6 mali anamnézu palpitácií) sme zistili u troch
pacientov prevod na komory cez akcesórnu dráhu 1:1 pri frekvencii vyššej ako 200/min,
u jednej pacientky antegrádne ERP akcesórnej dráhy 200 ms a súčastne najkratší
preexitovaný R–R interval pri indukovanej fibrilácii predsiení l80 ms, v troch
prípadoch sme indukovali ortodrómnu AVRT, 1krát flutter predsiení s prevodom na komory
cezakcesórnu dráhu, 1krát fibriláciu predsiení s prevodom cez akcesórnu dráhu,
lkrát flutter predsiení s prevodom cezAV uzol a lkrát fibriláciu predsiení s prevodom
cez AVuzol.
- U 31 vyšetrení pre flutter predsiení sme overdriving stimuláciou nastolili
sínusový rytmus v 7 prípadoch, v 16 prípadoch nastal prechod do fibrilácie predsiení
a 8 pokusov bolo neúspešných. Celkove 13pacientov s nálezom SVT pri TEPV sa podrobilo
invazívnemu EF vyšetreniu v ablačnej pohotovosti. U 12 pacientov bol mechanizmus SVT
potvrdený (AVNRT 5krát, ortodrómna AVRT 6krát, AAT raz), u 1 pacienta s hraničným VA
intervalom pri indukovanej SVT počas TEFV bola invazívnym EF vyšetrením potvrdená
skrytá ľavá laterálna akcesórna dráha.
Záver: TEFV považujeme za perspektívnu a klinicky využiteľnú
metodiku na určenie vhodnosti stimulačného režimu u pacientov indikovaných na trvalú
kardiostimuláciu, objasnenie arytmologického podkladu (na úrovni predsiení)
nejasnýchpalpitácií, určenie mechanizmu SVT, stratifikáciu pacientov s WPW obrazom a
termináciu vhodných SVT (flutter predsiení). Za hlavné výhody považujeme
neinvazívnosť, ľahkú opakovateľnosť a možnosť ambulantného použitia. Jevhodnou
doplňujúcou metodikou k vytypovaniu pacientov k definitívnemu riešeniu
rádiofrekvenčnou katétrovou abláciou.
14
TACHYKARDIE U NOVORODENCOV
Martanovič P, Milovský V, Balážová E.
Kardiologické oddelenie, Detské kardiocentrum DFNsP Bratislava
V rokoch 1995 až 1998 sme hospitalizovali 19 novorodencov s tachyarytmiou, 9 dievčat
a 10 chlapcov. 11 detí malo WPW syndróm, z toho 2 zjavnú formu, 6 skrytú formu
komorovej preexcitácie a 3 permanentnú junkčnú recipročnú tachykardiu. Jeden pacient
mal predsieňový flutter. Ektopickú tachykardiu mali 7 novorodenci, 1 junkčnú a 6
predsieňovú ektopickú tachykardiu. 16 pacientov malo anatomicky zdravé srdce, jeden
bol po operácii pre hypoplastický ľavokomorový syndróm, jeden mal aortálnu stenózu
a jeden defekt predsieňového septa. Tri deti boli prijaté so známkami kardiálnej
dekompenzácie, z toho jeden v multiorgánovom zlyhaní.
Akútne sme arytmiu vertovali adenozínom (7krát), propafenónom (5krát), sotalolom
(2krát). V dvoch prípadoch sme použili amiodarón, v jednom prípade digoxín a u
jedného pacienta sme tachykardiu prerušili prestimulovaním (ezofágovástimulácia).
Predsieňový flutter sme prerušili kardioverziou pomocou defibrilátora. Pri určení
typu tachykardie štandardne využívame ezofágové EKG alebo ezofágovú stimuláciu.
Dlhodobo pacientov liečime propafenónom (9 detí), jeden pacient užil kombináciu
propafenón a digoxín a jeden propafenón s amiodarónom. 6 pacientov užíva sotalol a
jeden amiodarón. Najčastejším typom tachyarytmie v našom súbore sú rôzne formy WPW
syndrómu, druhá najčastejšia je predsieňová ektopická tachykardia. Nevyskytla sa
atrioventrikulárnanodálna reentry tachykardia, ani komorová tachykardia.
Najvhodnejšími liekmi pri akútnej liečbe tachykardie sú adenozín a propafenón. Ako
preventívnu antiarytmickú terapiu najčastejšie doporučujeme propafenón a sotalol.
15
SÚČASNOSŤ A PERSPEKTÍVY VYSOKOROZLIŠOVACEJ ELEKTROKARDIOGRAFIE VLNY P V
KLINICKEJ KARDIOLÓGII
Gonsorčík J, Kučinský R, Franko J.
IV. interná klinika FN L. Pasteura, Košice
Vysokororozlišovacia elektrokardiografia je významná neinvazívna metóda na
detekciu neskorých komorových potenciálov, ktoré predstavujú marker prítomnosti
arytmogénneho substrátu zodpovedného za vznik závažných komorových arytmií. Chorí
s paroxyzmálnou fibriláciou predsiení majú predĺžené intraatriálne a
interatriálne vedenie depolarizačnejaktivácie. Táto abnormalita môže byť
detekovaná vysokorozlišovacou elektrokardiografiou vlny P.
Podľa doteraz publikovaných retrospektívnych a prospektívnych štúdií
vysokorozlišovacia elektrokardiografia vlny Pumožňuje determinovať chorých so
zvýšeným rizikom fibrilácie predsiení a to nielen v populácii osôb s ischemickou
chorobou srdca, ale aj s inými štrukturálnymi ochoreniami myokardu, môže mať význam
v diagnostike sinonodálnej dysfunkcie a u chorých po kardiochirurgických výkonoch.
Táto aj napriek metodologickým a technickým limitáciám a kontroverziám môže
prispieť k zlepšeniu stratifikácie rizika paroxyzmálnej fibrilácie predsiení a
umožniť tak včasnú profylaktickú a liečebnú intervenciu.
16
NEINVAZÍVNA LOKALIZÁCIA ARYTMOGÉNNEHO SUBSTRÁTU POVRCHOVÝM
ELEKTROKARDIOGRAFICKÝM MAPOVANÍM
Navarčíková Š, Bernadič M, Urban L, Zlatoš L, Hulín I, Hatala R.
Ústav patologickej fyziológie LFUK Bratislava, Oddelenie porúch rytmu SÚSCH Bratislava
Izointegrálové a izopotenciálové mapovanie elektrického poľa srdca umožňuje
lokalizovať abnormálny priebeh aktivácie srdca veľmi presne. Cieľom práce bola
komparácia lokalizácie arytmogénneho substrátu supraventrikulárnej tachykardie (SVT)
s lokalizáciou, ktorá sa určila pri katetrizačnom elektrofyziologickom vyšetrení.
Sledovali sme pacientov so SVT na podklade akcesórnej atrioventrikulárnej dráhy (AV)
buď s manifestnou preexitáciou (WPW) alebo skrytou AV akcesórnou dráhou (AD). Použili
sme 63-zvodový systém podľa Savarda a získané údaje sme spracovali vo forme
izopotenciálových máp vybraných okamihov aktivácie srdca. U pacientov s WPW sme
mapovanie realizovali na sínusovom rytme pri manifestnej preexitácii. U pacientov so SVT
na podklade skrytej AD sme použili izopotenciálovú a izointegrálovú analýzu
iniciálnej časti komplexu QRS (počas vlny delta). U pacientov so skrytou ADF sme
analyzovali izopotenciálové a izointegrálové mapy vlny P v priebehu ortodrómnej AVRT.
Do analyzovaného súboru sme zahrnuli 11 pacientov s AV AD. U 8 bola SVT paroxyzmálna, u
3 incesantná.
– Izopoteniálová a izointergálová analýza časti QRS je vhodná pre presnú
topografickú lokalizáciu manifestnej AV, AD.
– Izopotenciálová a izointergálová analýza vlny P je vhodná pre presnú
lokalizáciu skrytej AD v tých prípadoch, keď sa vlna P zapisuje počas tachykardie ako
distinktná deflexia, ktorá nesplýva s vlnou T. Túto podmienku spĺňajú tachykardie s
RP intervalom > PR intervalom. Táto informácia nie je jednoznačnepresne prítomná v
štandardnom 12-zvodovom EKG.
Informácia získaná EKG mapovaním je u vybratých pacientov komplementárnou
informáciou pre voľbu intervenčnej stratégie – rádiofrekvečnej katétrovej
ablácie.
17
VÝZNAM NEUROHUMORÁLNYCH MECHANIZMOV V PATOGENÉZE NEUROKARDIOGÉNNEJ SYNKOPY
Mitro P, Rybár P, Rybárová E*, Trejbal O.
II.interná klinika LF UPJŠ , FNsP Košice,* Oddelenie klinickej biochémie FNsP, Košice
Autori sledovali význam plazmatických katecholamínov v patogenéze
neurokardiogénnej synkopy.
Metodika: Neurokardiogénna (vazovagálna) synkopa bola diagnostikovaná
na základe pozitivity head-up tilt testu (HUT), priţom iné príčiny synkopy boli
vylúčené diagnostickým algoritmom, ktorý zahŕňal anamnézu, fyzikálne vyšetrenie,
masáž karotického sínusu, 24 hodinové ambulantné monitorovanie ekg,
echokardiografiu, neurologické vyšetrenie a EEG. Autori pomocou metódy vysokoúčinnej
kvapalinovej chromatografie stanovili hladiny plazmatických katecholamínov počas HUT u
33 pacientov s pozitívnym HUT (15 mužov, 18 žien, vek 35 ± 16rokov) a porovnali ich s
hladinami katecholamínov u 28 pacientov s negatívnym HUT (15 mužov, 13 žien, vek 35 ±
14 rokov). Vzorky krvi boli odobraté pred začatím HUT (0. minúte), v 5. minúte HUT a
pri vzniku synkopy resp. ukončení HUT u pacientov s negatívnym HUT.
Výsledky:
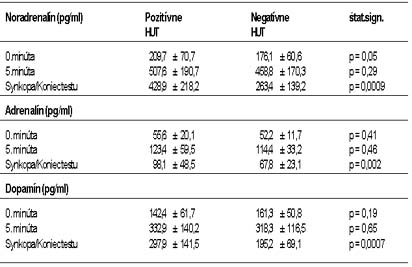
Záver: U pacientov s neurokardiogénnou synkopou autori zistili pri
vyšetrení hladiny plazmatických katecholamínov pri vzniku synkopy v porovnaní s
kontrolnou skupinou. Sympatoadrenálna aktivácia sa môže uplatňovať v patogenéze
neurokardiogénnej synkopy.
18
CONNOV SYNDRÓM A ZÁVAŽNÉ ARYTMIE
Pella J, Lazúrová I, Javorská B.
III. interná klinika FN L. Pasteura Košice, II. interná klinika FN Trieda SNP 1 Košice
V kazuistike popisujeme Connov syndróm. Išlo o solitárny kortikálny adenóm
prejavujúci sa ako tzv. „lone” fibrilácia predsiení (idiopatická, bez známej
organickej príčiny). Hodnoty TK boli na hornej hranici normy a preto pacient nebol
liečený. Spúšťacím faktorom život ohrozujúcej polymorfnej komorovej tachykardie
boli menlivé hodnoty kália v plazme a liečba antiarytmikami. Diskusia zameraná z
kardiologického pohľadu preto, že ani v nám dostupnej literatúre sme našli ibadve
nejednoznačné práce. V prvej práci bol v súbore 168 pacientov 2krát aplikovaný ICD
a až neskôr sa zistil Connov syndróm. V druhej práci sa autori zmieňujú o
paroxyzmálnej fibrilácii predsiení pri Connovom syndróme. V súbore našich 14
verifikovaných Connových syndrómov má veľa pacientov fibriláciu predsiení.
19
KOMBINÁCIA PRÍČIN SYNKOPY. KAZUISTIKA.
Kohút P, Černošková M, Pružinec V.
Interné oddelenie Považská Bystrica
Správne riešenie pacientov so synkopou je podmienené zistením príčiny synkopy.
Ojedinele sa vysykytuje kombinácia príčin synkopy u toho istého pacienta.
V práci je uvedený príklad 61 ročného pacienta, ktorý bol v roku 1997 opakovane
hospitalizovaný pre recidivujúce synkopy. Somatické vyšetrenie, EKG krivka a
komplexné neuologické zhodnotenie nevysvetlili príčinu synkopy. Pomocou testu na
naklonenej rovine (head up tilt test) zistený vazodepresorický typ vazovagálnej
synkopy. V ďalšom priebehu počas recidívy synkopy zachytená AV blokáda III. stupňa,
vyžadujúca kardiopulmonálnu resuscitáciu. Potvrdený intermitentný infrahisový typ
AV blokády III. stupňa bez blokády Tawarových ramienok. Po prechodnom zaistení
dočasnou kardiostimuláciou pacientovi indikovaná trvalá kardiostimulácia. V
súčasnosti je pacient bez recidív synkop.
20
PERMANENTNÁ JUNKČNÁ RECIPROČNÁ TACHYKARDIA
Hatala R, Urban Ľ, Margitfalvi P, Lukáč P, Malacký T
Oddelenie porúch rytmu, SÚSCH Bratislava
Permanentná junkčná recipročná tachykardia (PJRT) je incesantná forma
supraventrikulárnej tachykardie, ktorej anatomickým substrátom je skrytá akcesórna
atrioventrikulárna dráha (AD) s dekrementálnym vedením. Elektrokardiograficky ide o
tachykardiu s intervalom RP > PR. Analyzovaný súbor zahrňuje 9 pacientov (6 žien) s
priemerným vekom 31 ± 11 rokov liečených na našom pracovisku v rokoch 1994 – 1998.
Výskyt organického ochorenia srdca resp. pridružených ochorení bol v súbore
nasledovný: dysfunkcia ĽK u 1 pacientky (EFĽK = 40 %) , artériová hypertenzia 1
pacient, pozitivita HBsAg u 2 pacientov. Naši pacienti s PJRT sú rytmologicky
charakterizovaní takto:
- priemerné trvanie diagnostikovanej arytmie 11 ± 7 rokov
- incesantný charakter u 7 pacientov, paroxyzmálny u 2 (niekoľko paroxyzmov denne)
- priemerný cyklus PJRT 476 ± 45 ms (430 – 550 ms)
- priemerné užívané 3 ± 1 antiarytmiká s nedostatočným efektom
Elektrofyziologické vyšetrenie (EFV) pozostávalo so štandardného pravostranného
prístupu s nasledovnými parametrami:
- via v.femoralis l. dx. zavedené tri 6F kvadrupolárne katétre (horná pravá
predsieň, Hisov zväzok, apex pravej komory)
- via v. jugularis l. dx. zavedený jeden 6F resp. 7F dekapolárny katéter do
koronárneho sínusu
- via v. femoralis l. dx. zavedený jeden 7F kvadrupolárny mapovací / ablačný katéter
(Cordis Webster “Celsius”, Medtronic Marinr MC, Osypka Cerablate)
- teplotne riadené aplikácie vysokofrekvenčného prúdu cez generátor Biotronik resp.
Medtronic Atakr
Vlastnú diagnostiku aj ablačnú liečbu sme realizovali v jednom sedení. EFV sme
potvrdili mechanizmus SVT ako ortodrómnu atrioventrikulárnu reentry tachykardiu na
podklade AD s dekrementálnym vedením. Lokalizácia atriálnej inzercie AD bola
nasledovná: vpravo posteroseptálne v oblasti ostia CS - 8 pac., vpravo posterolaterálne
- 1 pac., vena cordis media - 1 pac., vľavo posteroseptálne - 1 pac.
RF katétrovou abláciou sme dosiahli akútnu úspešnosť 100%, bez event komplikácií (u
8 pac. v 1. sedení, u 1 pac. s dvojitou atriálnou inzerciouAD v 2. sedení).
Procedurálne údaje RF katétrovej ablácie boli nasledovné: trvanie :180 ± 115 min,
fluoroskopický čas : 73 ± 61 min, počet RF aplikácií :18 ± 17, kumulatívna
intrakardiálne aplikovaná energia : 7285 ± 12547 J. Počas sledovania v trvaní 15 ±
22 mesiacov sú všetci pacientibez recidívy arytmie.
Záver: RFKA je veľmi účinná a bezpečná liečba PJRT. Vo svetle
refraktérnosti tejto arytmie na farmakologickú liečbu predstavuje pri tejto arytmii
RFKA kuratívnu metódu prvej voľby
21
INCIDENCIA SICK SINUS SYNDROME U PACIENTOV HOSPITALIZOVANÝCH PRE NÁHLU CIEVNU
MOZGOVÚ PRÍHODU
Kasper J, Mikla F, Murín J.
I. interná klinika, FN a LFUK Bratislava
Autori podávajú prehľad výskutu sick sinus syndrome u pacientov hospitalizovaných
pre náhlu cievnu mozgovú príhodu. Do súboru zaradili 60 pacientov, u ktorých bola
neurologicky verifikovaná náhla cievna mozgová príhoda. Pacientov vyšetrili
elektrokardiograficky, Holterovým monitorom, echokardiografickým vyšetrením za
účelom diagnostiky trombov v ľavej predsieni. Pacienti mali tiež vykonanú sonografiu
karoitíd a cievna mozgová príhoda bola u nich potvrdená CT vyšetrením mozgu.
Na základe takéhoto algorytmu u 22 z nich stanovili indikáciu na trvalú
kardiostimuláciu pre sick sinus syndrome.
22
INTERVENČNÝ MANAŽMENT PACIENTOV S REFRAKTÉRNYM FLUTTEROM PREDSIENÍ V KONTEXTE
ORGANICKÉHO OCHORENIA SRDCA
Urban L, Margitfalvi P, Lukáč P, Malacký T, Hatala R.
Oddelenie porúch rytmu, SÚSCH Bratislava
Počas 17 mesiacov sme na OPR SÚSCH hospitalizovali 25 pacientov s AFLUT (17 mužov, 8
žien s priemerným vekom 56 ± 12 rokov). 13 pacientov sme indikovali na EFV v ablačnej
pohotovosti, ostatní 12 medikamentózne alebo elektricky vertovaní na SR a ponechaní na
chronickej AA liečbe. Priemerné trvanie arytmie u chorých, ktorí sa podrobili EFV bolo
51,7 ± 32,6 mesiacov, arytmia bola refraktérna na podávanie 3,8 ± 1,3 antiarytmík
(AA). U všetkých intervenčne riešených pacientov sme zistili organické ochorenie
srdca (art.hypertenzia 9 pacientov, ICHS 5 pacientov, korigovaný DPS jeden pacient,
prolaps mitrálnej chlopne jeden pacient) EFV sme verifikovali AFLU typ I s priemerným CL
238 ± 29,6 ms, aktiváciu proti smeru hodinových ručičiek sme 68,8 % pacientov, v
smere hodinových ručičiek u 25 % a obojsmernú aktiváciu u 6,2 % pacientov. U týchto
pacientov sme realizovali spolu 18 ablačných sedení (priemerne 1,4). U 66,7 % sme
realizovali abláciu v incesantnom flutteri, u ostatných počas stimulácie CS postsept.
Bidirekčný blok vedenia cez istmus PP sme dosiahli u 56 % pacientov. Fluoroskopický
čas bol 52,3 ± 35,7 minút, priemerné trvanie procedúry 181 ± 73 minút, a v priemere
bolo aplikovaných 39 ± 21 RF pulzov.
Počas následného sledovania (priemerné trvanie 7,6 ± 3,6 mesiaca) bolo 8 pacientov
(62 %) bez recidívy. U 5 pacientov sa nepodarilo AFLU eliminovať napriek opakovanému
pokusu o abláciu a to i napriek dosiahnutému bidirekčnému bloku u 4 z nich. U 1
pacienta s neúspešnou abláciou sme realizovali abláciu AV uzla s implantáciou
trvalého kardiostimulátora vrežime VVIR. U 7 pacientov (z toho 4 s úspešnou abláciou
AFLUT) bol počas postablačného sledovania dokumentovaný paroxyzmus fibrilácie
predsiení. Trvanie AFLUT pred abláciou bolo signifikantne dlhšie u pacientov s
neúspešnou abláciou ( 63 ± 35,5 vs. 42 ± 29 mesiacov).
Záver:
- V našom súbore 25 konzekutívnych pacientov s AFLUT sme intervenčné riešenie
indikovali v 52 %.
- Všetci títo pacienti mali AFLUT I typu pri organickom ochorení srdca. AFLUT sa
podariloeliminovať u 62 %.
- Dosiahnutie bidirekčného bloku vedenia cez istmus PP má 40 % špecificitu a 63 %
senzitivitu ako parameter dlhodobej úspešnosti RFKA.
- Úspešná eliminácia AFLUT nezabránila recidíve AFIB u 50 % pacientov, AFIB však
nevyžadovala podávanie inej AA liečby ako betablokátorov.
Klinický dopad: Použitím intervenčného elektrofyziologického
prístupu v neselektovanej skupine pacientov s AFLUT na podklade organického ochorenia
srdca je možné očakávať dôslednú eradikáciu arytmie cca u 1/5 pacientov a
podstatné klinické zlepšenie cca u 1/3 pacientov.
23
RÁDIOFREKVENČNÁ KATÉTROVÁ ABLÁCIA PREDSIEŇOVÝCH TACHYKARDIÍ
Urban L, Hatala R, Lukáč P, Fridrich V, Malacký T, Margitfalvi P.
Oddelenie porúch rytmu, SÚSCH Bratislava
Počas 17 mesiacov sme na OPR SÚSCH hospitalizovali 20 pacientov s ektopickou
atriálnou tachykardiou, 8 mužov,12 žien s priemerným vekom 41 ± 21 rokov). Priemerné
trvanie arytmie u chorých, ktorí sa podrobili RF ablácii, bolo 12 ± 7,6 mesiacov,
arytmia bola refraktérna na podávanie 1,8 ± 0,9 antiarytmík (AA). Organické ochorenie
sme zistili u 9 pacientov (art.hypertenzia 4 pacienti, ICHS 3 pacienti, korigovaný DPS
jeden pacient, prolaps mitrálnej chlopne u jedného pacienta, aortálna a mitrálna
insuficiencia I.st. jeden pacient, prekonaná myokarditída jeden pacient), u 3 pacientov
sme diagnostikovali tachykardiomyopatiu. Všetkých pacientov sme indikovali na EFV v
ablačnej pohotovosti. U 10 pacientov sme ablačné riešenie nerealizovali vzhľadom na
nález nereprodukovateľnej indukcie, nepretrvávajúci charakter alebo hemodynamickú
intoleranciu arytmie resp. opakované degenerácie AT do fibrilácie predsiení. V prvom
prípade sme upustili od RFKA pre bezprostredne paranodálnu lokalizáciu fókusu s
vysokým rizikom lézie AV uzla. Na ablačné riešenie atriálnej tachykardie, ktorá
mala v 70 % incesantný charakter, bolo indikovaných 10 pacientov (2 pacienti s OOS).
Priemerné trvanie AT od jej zistenia bolo 12 ± 7,6 mesiacov. Fókus AT sa v 60 %
nachádzal v pravej predsieni a v 40 % v ľavej predsieni. Priemerný CL AT bol 393 ± 106
ms, pričom signifikantne dlhší bol u ľavopredsieňových tachykardií (435 ± 83 ms
vs. 365 ± 117 ms). U 95 % pacientov bolo zaznamenané počas výkonu 1:1 vedenie cez AV
uzol. Komplikácie sa nevyskytli. Ektopický fókus sme lokalizovali pomocou
identifikácie miesta s maximálnou predčasnosťou elektrogramu (EG). Priemerná hodnota
predčasnosti atriálneho EG voči začiatku P vlny na povrchovom EKG v mieste úspešnej
aplikácie bola 32,1 ± 10,7 ms, trvanie EG v tomto mieste bolo 38,6 ± 7,5 ms. V 70 % (7
pacientov, z toho 6 bez OOS) bola ablácia akútne úspešná (4 fókusy v CP, 3 v PP).
Počas follow up 6,8 ± 4,2 mesiaca boli 2 pacienti bez recidívy abnormálnej ektopickej
atriálnej aktivity, u 3 pretrvávala klinicky nezávažná ektopická aktivita, u
jedného pacienta s pôvodne incesantnou formou boli dokumentované sporadické paroxyzmy
AT, u jedného pacienta došlo k recidíve incesantnej AT (u pacienta je plánovaná
opakovaná ablácia). Ektopický fókus v ĽP sme ablovali u 2 pacientov transeptálnym
prístupom a u 2 pacientov retrográdnym transaortálnym prístupom (fókusy boli v
inferiornej časti CP). Priemerný fluoroskopický čas bol 68,4 ± 37,4 minút,
priemerné trvanie procedúry bolo 79 minút a v priemere bolo aplikovaných 13,8 ± 14,1
RF pulzov.
Záver: RFKA predstavuje bezpečnú liečebnú metódu voľby
refraktérnych unifokálnych ektopických tachykardií, osobitne u pacientov bez OOS.
24
VYUŽITIE ABLAČNÝCH TECHNÍK V LIEČBE SUPRAVENTRIKULÁRNYCH TACHYKARDIÍ
Stančák B, Mišíková S, Komanová E, PáIka J, Pella J.
III. interná klinika FN L. Pasteura,Košice
Ablačná liečba tachykardií refraktérnych na farmaká sa v posledných rokoch
považuje za metódu voľby. V časovom rozpätí od marca 1984 do júna 1998 sa 75
pacientov s recidivujúcimi supraventrikulárnymi dysrytmiami podrobilo ablačnému
zákroku. Priemerný vek bol 61,9 ± 14,2 rokov (rozpätie 22 – 81 rokov). Prví 13
pacienti podstúpili abláciu AV junkcie jednosmerným (DC) prúdom. Od mája 1994 sa
vykonávala ablácia aplikáciou rádiofrekvenčného (RF) prúdu. Pri ablácii AV-junkcie
bola úspešnosť 97 %. Pri selektívnej ablácii atriálneho flutteru a AV nodálnej
reentry tachykardie bola úspešnosť 100 %, u pacientov s atrioventrikulárnou
recipročnou tachykardiou na podklade akcesórnej dráhy bola nižšia. Hladiny enzýmov
AST a CK v sledovaných časových intervaloch boli významne vyššie pri DC ablácii ako
pri RF metóde. Porovnaním oboch metód nebol zistený významný rozdiel v účinnosti,
RF metóda však spôsobuje menší rozsah myokardiálneho poškodenia. Záverom je
možné zhrnúť, že katétrové techniky liečby tachykardií sú účinným a
bezpečným spôsobom liečby refraktérnych dysrytmií, pričomrádiofrekvenčná metóda
má výrazné prednosti.
25
EDUKÁCIA PACIENTA S KARDIOSTIMULÁTOROM
Černejová E.
Kardiostimulačné centrum, NsP F.D. Roosevelta BanskáBystrica
Uvedomujeme si, že nie každý človek sa dokáže so svojím ochorením hneď
vyrovnať a postarať sa o seba. Sú pacienti, ktorí by to vedeli, ale radšej sa
spoliehajú na pomoc druhých, naopak mnohí pacienti by sa chceli postarať o seba sami,
ale nevedia ako. V takomto prípade sa dostáva do popredia jedna z rolí sestry , sestra
ako učiteľka.
Hlavný dôvod prečo bol pacientovi implantovaný kardiostimulátor je vo väčšine
prípadov bradykardická porucha srdcového rytmu. I keď je pacient istený
kardiostimulátorom, je potrebné sledovanie pulzu z dôvodu včasného zistenia
nesprávnej činnosti kardiostimulátora a to hlavne pre zlyhávanie energetického zdroja
kardiostimulátora.
Preto cieľom edukačného procesu bolo, aby pacient získal potrebné vedomosti a
zručnosti v týchto oblastiach:
- naučiť sa správnu techniku merania pulzu
- vybrať správne miesto merania pulzu
- rozoznať zmenu pulzu (pravidelnosť – nepravidelnosť)
- namerané hodnoty vedieť zaznamenať do tabuľky.
26
NEZVLADNUTELNÁ KOMOROVÁ TACHYKARDIE JAKO INDIKACE TRANSPLANTACE SRDCE
Pilná M.
Klinika kardiológie, IKEM Praha
Pacienti, kterí jsou hospitalizováni na antiarytmické jednotce IKEM Praha, trpí
závažnými poruchani srdečního rytmu – bradyarytmiemi a tachyarytmiemi. Podle
výsledku provedených diagnostickych testů, s ohledem na celkový stav nemocných,
základní kardiální onemocnení a závažnost příznaků, volíme vhodnou léčebnou
metodu – farmakologickou, nefarmakologickou nebo jejich kombinaci. Ve svém sdělení se
chci zaměřit na méně obvyklé řešení stavu pacienta s nezvládnutelnými běhy
komorové tachykardie (KT). Jedná se o 48-letého pacienta, který během hospitalizace
na spádové chirurgii pro chylózní peritonitidu prodělal v únoru 1993
anteroseptální Q-IM s vývojem aneurysmatu, dilatace a těžké dysfunkce LK. Od té
doby se datovaly recidivy hemodynamicky závažných KT vznikajících i přes léčbu
vysokými dávkami amiodarónu, které vždy vyžadovaly elektrickou kardioverzi. Z tohoto
důvodu byl pacient předán na naše pracovišťe k vyšetření. Nález nebyl shledán
vhodným k revaskularizaci myokardu a vzhledem k různým morfologiím KT ani k
chirurgické či katetrizační ablaci aryhnogénniho substrátu. Proto byl nemocnému v
září 1993 thorakotomicky implantován kardioverter-defibrilator (ICD) se dvěma
„patch” elektrodami na obou komorách. V květnu 1995 byla po atakách KT (SF nad
130/min) nezrušených ani opakovanými výboji ICD zjistěţna deformace a dislokace
elektrodového systému. Proto byl nemocnému implantován nový elektrodový systém i
nový přístroj s možností antibradykardické a antitachykardické stimulace. Pro
pokračující paroxysmy rychlé KT i pomalé KT (SF do 110/min) docházelo postupně k
úpravě medikace (Selectol s Cordaronem byly nahrazeny Vasocardinem) a byla upravovana i
programace ICD. Přesto závažné arytmie pokračovaly a v řijnu 1995 bylo pro téměř
nepretržitou KT poprvé zvažováno zařazení do transplantačního programu.
Stavnemocného se však podařilo stabilizovat podávanim Sotalexu, sedaci a přechodnou
řízenou ventilaci. V květnu 1998 byl pacient přijat pro pokles energie baterie k
výměně přístroje. Po výkonu došlo k “arytmicke bouři” rezistentní na
podávání antiarytmik a jen částečně reagující na celkovou sedaci a řízenou
ventilaci. Pacient byl proto zařazen do transplantačního programu jako urgentní
kandidát a 21. 8. 1998 byla provedena úspěšná transplantace srdce. Přes
komplikovanější pooperační průběh je v současné době stav pacienta stabilizován
a dosud nebyla dokumentována žádná epizoda KT.
Závěr: Transplantace srdce je neobvyklým, avšak vysoce účinným
řešením stavu pacienta s nezvladnutelnými behy KT, která dokáže výrazně zlepšit
životní prognozu nemocného.
27
MANAŽMENT PACIENTOV S VERIFIKOVANOU ALEBO SUPONOVANOU KOMOROVOU TACHYARYTMIOU V
PODMIENKACH ODDELENIA PORÚCH RYTMU SÚSCH BRATISLAVA
Lukáč P, Margitfalvi P, Malacký T, Urban L, Hatala R.
Oddelenie porúch rytmu SÚSCH, Bratislava
Náhla srdcová smrť, v 85 % na podklade komorových tachyarytmií (KT), je príčinou
viac ako 54 % všetkých kardiovaskulárnych úmrtí. Optimálna liečebná stratégia má
preto zásadný vplyv na prežívanie a prognózu týchto pacientov. V tejto práci
analyzujeme 57 konzekutívnych pacientov s klinicky a/alebo pri elektrofyziologickom
vyšetrení dokumentovanou pretrvávajúcou KT vyšetrených a terapeuticky doriešených
na Oddelení porúch rytmu SÚSCH. Terapeutický algoritmus vychádzal z výsledkov
programovanej stimulácie komôr (PSK) za bazálnych podmienok (37 vyšetrení) a/alebo
pri farmakologickej antiarytmickej liečbe (pri amiodaróne (A) 38 vyšetrení, pri
sotalole 8). PSK sme realizovali u 54 pacientov. U pacientov, ktorí neboli kandidáti na
implantáciu AICD (kontraindikácia veku, iného ochorenia, nesúhlas pacienta) sme pri
pozitivite bazálnej PSK opakovane PSK pri antiarytmickej liečbe nerealizovali a pacienti
zostali na empirickej liečbe amiodarónom (9 pacientov). Trom pacientom sme hneď po
pozitívnej bazálnej PSK indikovali implantáciu AICD. Zvyšných pacientov
indukovateľných pri PSK bazálne sme vyšetrili opakovane pri A (21). Pacientom
vyšetreným pri A (21 pacientom po pozitívnej bazálnej PSK a 16 pacientom bez bazálnej
PSK, lebo boli prijatí na terapii A) s pozitívnym nálezom s výnimkou 3 bol
implantovaný AICD (29 pacientov). Prinegatívnom výsledku PSK pri terapii A sme
doporučili túto antiarytmickú liečbu, ak bolo realizované bazálne vyšetrenie (4
pacienti). Ak bazálne vyšetrenie nebolo realizované, bol implantovaný AICD (jeden
pacient). Celkovo 35 pacientov dostali AICD, z nich 26 súčasne A a 23 betablokátor. U 3
pacientov sme verifikovali kauzálnu úlohu bradykardie ako spúšťacieho mechanizmu
malígnej tachyarytmie – títo dostali kardiostimulátor (DDDR). Zvyšných 19 pacientov
ostalo na antiarytmickej liečbe amiodarónom (13 pacientov), sotalolom (3) alebo iným
betablokátorom (8). Na konci sledovaného obdobia (20 mesiacov) pri tejto stratégii
prežívalo 54 z 57 pacientov. |




